กินี: ความก้าวหน้าในการดูแลด้านเอชไอวีและความท้าทายที่ยังคงปรากฏอยู่
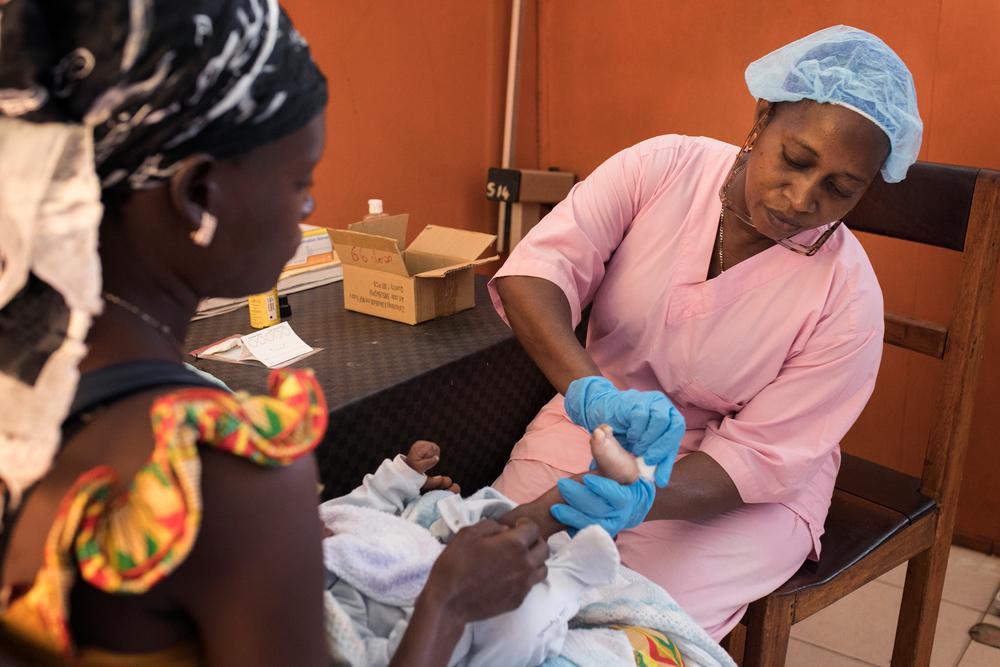
พยาบาลผดุงครรภ์จากกระทรวงสาธารณสุขของประเทศกินีทดสอบการติดเชื้อเอชไอวีในทารก (Early Infant Diagnosis - EID) ของทากรแรกเกิด (วัย 12 สัปดาห์) ที่เกิดมาจากมารดาที่ติดเชื้อเอชไอวี องค์การแพทย์ไร้พรมแดนสนับสนุนกิจกรรมการป้องกันการถ่ายทอดเชื้อเอชไอวีจากแม่สู่ลูก (Prevention of Mother-to-Child HIV Transmission – PMTCT) ที่ศูนย์สาธารณสุข 7 แห่งในเมืองโกนากรี รวมทั้งการตรวจและการรักษาโรคเอชไอวีในมารดาที่ติดเชื้อ การป้องกันโรค (prophylaxis) การตรวจวินิจฉัยการติดเชื้อในทารกแบบรวดเร็ว (Early Infant Diagnosis -EID) สำหรับเด็กแรกเกิดจากมารดาที่ติดเชื้อเอชไอวี และการเริ่มรักษาด้วยยาต้านไวรัสภายในวันเดียวกัน (Same-Day Antiretroviral Therapy – ART) แก่เด็กที่ติดเชื้อ - กินี 2561 © Albert Masias/MSF
ในปี 2546 ทีมงานจากองค์การแพทย์ไร้พรมแดน (Doctors Without Borders / Médecins Sans Frontières- MSF) ในประเทศกินี ได้เริ่มทำการรักษาผู้ป่วยเอชไอวี (HIV) ด้วยยาต้านรีโทรไวรัส (antiretrovirals) ผ่านการเปิดศูนย์สำหรับทดสอบและรักษาผู้ป่วยเอชไอวีโดยไม่มีค่าใช้จ่ายที่เมืองโกรนากรี(Conakry) แม้ว่าการพัฒนาในหลายด้านจะปรากฏขึ้นตลอดเวลา 20 ปี องค์การฯ ยังคงทำงานอย่างต่อเนื่องเพื่อเป็นองค์การหลักในการรับมือกับโรคเอชไอวีและอุดช่องว่างของการทดสอบและรักษาโรค
ปี 2546 ประเทศกินีไม่ได้เป็นประเทศเป้าหมายสำหรับการริเริ่มทำโครงการที่เกี่ยวข้องกับเอชไอวีหรือว่าเอดส์ เนื่องจากเป็นประเทศที่ไม่ได้มีโรคระบาดชุกชุมเช่นเดียวกับประเทศแอฟริกาใต้ ที่มี 1 ใน 4 ของผู้ใหญ่ที่ใช้ชีวิตอยู่กับเชื้อเอชไอวี มีชาวกินีเพียงร้อยละ 1.7 เท่านั้นที่เลือดเป็นบวก ความชุกของโรคในระดับต่ำจึงเป็นเหตุให้การรักษาและดูแลเกี่ยวกับเอชไอวีหรือเอดส์ ไม่ได้ถูกจัดลำดับความสำคัญให้อยู่ในระดับเดียวกับการรักษาโรคอื่นๆ และผลที่ตามมา คือความจำกัดในการการเข้าถึงการรักษา
“ตั้งแต่ปี 2543 เป็นต้นมา ฉันป่วยอย่างต่อเนื่อง เมื่อไปพบแพทย์หลายท่านก็ไม่มีใครบอกได้ว่าฉันเจ็บป่วยเพราะอะไร” ไมมูนะ ดีอัลโล่ (Maïmouna Diallo) หรือที่รู้จักกันในนาม มูนะ (Mouna) ปัจจุบันทำงานเป็นเจ้าหน้าที่ติดต่อส่วนกลางชุมชนขององค์การฯ “พี่ชายของฉันอาศัยอยู่ที่ยุโรป เขาช่วยเหลือฉันด้านการเงินและพาฉันไปอังกฤษเพื่อทำการทดสอบ แม้ว่าฉันไม่เข้าใจว่าพวกเขาพูดอะไรกัน แต่ฉันก็รู้ว่ามันเป็นเรื่องร้ายแรง”
แม้เธอจะถูกสมาชิกบางคนในครอบครัวแสดงอาการรังเกียจ แต่มูนะได้รับการสนับสนุนจากครอบครัวที่เหลือ โดยเฉพาะอย่างยิ่งพี่ชายของเธอที่รับผิดชอบค่ายาต้านรีโทรไวรัสที่ต้องทำเข้าจากต่างประเทศ “พี่บอกว่าจะช่วยเหลือฉันไม่ว่าจะเกิดอะไรขึ้นก็ตาม แม้ว่าเขาต้องขายบ้านก็ยอม” เธอกล่าว
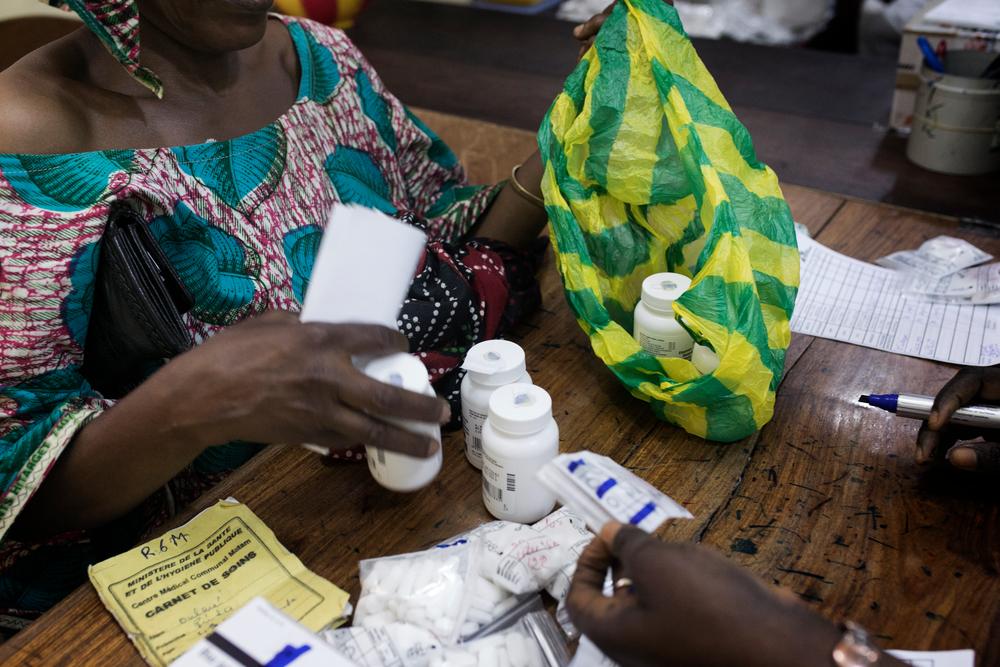
ผู้ป่วยคนหนึ่งรับการบำบัดด้วยยาต้านรีโทรไวรัส (antiretroviral therapy – ART) และยาประเภทอื่นสำหรับการรักษาโรค จากร้านขายยาที่สนับสนุนโดยองค์การฯ ซึ่งเป็นส่วนหนึ่งของระบบการให้คำปรึกษาทุก 6 เดือน (Rendez-vous de Six Mois / R6M) ที่แผนกผู้ป่วยนอกที่ติดเชื้อเอชไอวี โดยการสนับสนุนขององค์การฯ ที่ศูนย์สาธารณสุขมะต่ำ (Matam) ที่โกนากรี - กินี 2561 © Albert Masias/MSF
เนื่องจากค่าใช้จ่ายในการรักษาและความยากลำบากในการหายาต้านรีโทรไวรัส ผู้ป่วยบางรายจึงได้รับยาไม่สม่ำเสมอ ทำให้เชื้อพัฒนาเป็นการดื้อยาทางเลือกแรก (first-line medications) ทำให้การปฏิบัติตามขั้นตอนในการรักษาที่มีประสิทธิภาพเป็นยากยิ่งขึ้น อะบูบะเคอร์ คามารา (Aboubacar Camara) นักการศึกษาระดับชุมชนขององค์การฯ ซึ่งใช้ชีวิตอยู่กับเชื้อเอชไอวี เช่นกัน กล่าวว่า “ถึงจุดหนึ่ง รูปแบบการรักษาแบบเดิมไม่มีประสิทธิภาพสำหรับผมแล้ว ผมต้องหยุดการรักษาในรูปแบบนั้นและเริ่มใหม่ ร่างกายของผมเริ่มดื้อยาบางประเภท ดังนั้นผมจึงต้องปรับเปลี่ยนรูปแบบการรักษาใหม่”
ในปี 2547 องค์การฯ คือองค์การแรกในประเทศกินีที่ให้การรักษาด้วยยาต้านรีโทรไวรัสโดยไม่มีค่าใช้จ่ายสำหรับผู้ติดเชื้อเอชไอวี ซึ่งเกิดขึ้นก่อนที่รัฐกินีจะออกนโยบายการแจกยาต้านรีโทรไวรัสฟรีทั่วประเทศถึง 3 ปี
ในทศวรรษหน้า จำนวนผู้ติดเชื้อเอชไอวีที่ได้รับการรักษาเพิ่มขึ้นอย่างต่อเนื่อง ในวันนี้องค์การฯ ดูแลผู้ติดเชื้อเอชไอวี 16,425 ราย ซึ่งนับเป็นร้อยละ 20 ของผู้ป่วยราว 86,000 รายที่กำลังรักษาตัวอยู่ทั่วประเทศ
ตั้งแต่เริ่มต้นโครงการในช่วงแรก องค์การฯ มุ่งทำกิจกรรมป้องกันการแพร่เชื้อจากมารดาสู่ลูก (Prevention of mother-to-child transmission – PMTCT) “ฉันมีลูก 2 คนที่เกิดมาโดยไม่ติดเชื้อเอชไอวี ต้องขอบคุณโครงการที่เกี่ยวข้องเหล่านี้” คาดิอาทุ บาดิเอ บาลเด (Kadiatou Bodié Baldé) ประธานอาร์อีจีเอพีพลัส (REGAP+) ซึ่งเป็นองค์การที่มีชุมชนเป็นฐานสำหรับผู้ติดเชื้อเอชไอวี “ตอนนี้ลูกของฉันอายุ 9 และ 13 ขวบแล้ว ลูกสาวของฉันทราบเกี่ยวกับเงื่อนไขของฉันดี และเธอเป็นที่ปรึกษาของฉัน ฉันได้อธิบายทุกสิ่งทุกอย่างแก่เธอเพื่อให้เธอไม่ตกใจในภายภาคหน้า หากวันใดฉันเกิดบาดแผลและเลือดออก ฉันบอกลูกว่าอย่าสัมผัสเลือดของฉัน ซึ่งเธอเข้าใจมันเป็นอย่างดี นอกจากนี้แล้วเธอแล้วยังเป็นอีกคนที่คอยเตือนให้ฉันทานยา”
“กิจกรรมป้องกันการแพร่เชื้อจากมารดาสู่ลูกขององค์การฯ ที่ประเทศกินีได้ผลลัพธ์ที่ยอดเยี่ยม” อิปโปลิท เอ็มโบมา (Hippolyte Mboma) ผู้ประสานงานโครงการขององค์การฯ กล่าว “ผลลัพธ์ของโครงการนี้คือเด็กเพียงร้อยละ 5 ติดเชื้อเอชไอวีจากมารดา เมื่อเทียบตัวเลขของผู้ติดเชื้อทั่วประเทศที่มีราวร้อยละ 20”
นวัตกรรมต้นแบบของการรักษา
หลังจากเริ่มต้นโครงการไม่นานนัก องค์การฯ พบว่าแม้ตัวโครงการจะเปิดให้มีการเข้าถึงการดูแลและรักษาโดยไม่มีค่าใช้จ่าย แต่ผู้ติดเชื้อเอชไอวีจำนวนมากยังคงไม่ได้รับการดูแล เพราะมีชาวกินี 1 ใน 4 ที่ติดเชื้อเอชไอวีเท่านั้นที่ได้รับการรักษาด้วยยาต้านรีโทรไวรัส ในปี 2555 ปริมาณผู้เสียชีวิตจากเอชไอวียังคงสูงอยู่ การวางแผนดูแลล่วงหน้าสำหรับผู้ป่วยโรคเอดส์ที่อาจเกิดโรคแทรกซ้อน มีบริการที่สถานีอนามัยไม่กี่แห่ง เช่น แผนกผิวหนังที่โรงพยาบาลดองกาและโรงพยาบาลดองกา (Donka) และโรงพยาบาลอิ๊กหนาส-ดีน (Ignace-Deen) ซึ่งโรงพยาบาลทั้งสองแห่งตั้งอยู่ในเขตเมืองหลวงอย่างโกนากรี ดังนั้นองค์การฯ จึงตัดสินใจสร้างศูนย์การดูแลผู้ป่วยเฉพาะทางที่โรงพยาบาลดองการ่วมกับศาสตราจารย์คิสเส (Cissé) ในการวางแผนดูแลล่วงหน้าสำหรับผู้ติดเชื้อเอชไอวี รวมถึงการดูแลผู้ป่วยที่เป็นวัณโรคและการดูแลแบบประคับประคอง (palliative care)

นอกศูนย์การแพทย์ขององค์การแพทย์ไร้พรมแดนสำหรับผู้ป่วยโรคเอดส์ที่ยูนิเต้ เดอ ซัวน์, ฟอร์มาซีออง เอ เรอเชิชร์เช (Unité de Soins, Formation et Recherche – USFR) ที่โรงพยาบาลดองกา ร่วมกับกระทรวงสาธารณสุขแห่งประเทศกินี - กินี 2561 © Albert Masias/MSF
นอกจากนี้ องค์การฯ ยังเป็นผู้นำในการออกแบบแนวทาการรักษาโรคเอชไอวีฉบับล่าสุดควบคู่ไปกับการทำงานรักษาผู้ป่วย และองค์การฯ ยังเป็นหนึ่งในองค์การแรกที่นำระบบการตรวจปริมาณไวรัสเอชไอวีในเลือดเข้ามาใช้ในประเทศกินีด้วย
การรักษาด้วยยาต้านรีโทรไวรัสทำให้การควบคุมอาการของโรคเอชไอวีเป็นไปได้มากขึ้น รวมถึงการดูแลอาการเรื้อรังทำให้ผู้ป่วยมีชีวิตที่ยาวนานและมีสุขภาพที่ดีขึ้นได้ หากผลลัพธ์เหล่านี้จะเกิดขึ้นได้ในกรณีผู้ป่วยมีวินัยในการรักษาด้วยยาต้านรีโทรไวรัสทุกวันโดยไม่ขาดช่วง ซึ่งเป็นเรื่องที่ยากในทางปฏิบัติพอสมควร โดยเฉพาะอย่างยิ่งเมื่อตัวเลขของแพทย์หรือผู้เชี่ยวชาญด้านสาธารณสุขมีไม่เพียงพอกับการจัดการนัดหมายรายเดือน เพื่อแก้ไขเรื่องดังกล่าว ทีมงานองค์การฯ ที่ประเทศกินี ได้พัฒนา ‘โปรแกรมนัดหมาย 6 เดือน’ หรือที่รู้จักกันในชื่อของ ‘R6M’[1] โดยผู้ป่วยที่มีอาการคงที่จะได้รับยาต้านรีโทรไวรัสที่เพียงพอสำหรับ 6 เดือน แทนการจ่ายยาเป็นรายเดือน ซึ่งเป็นการร่นเวลา ลดค่าใช้จ่าย และการเดินทางในการรับการรักษา ทำให้ผู้ป่วยมีอิสระในจัดการกับอาการของตนเองได้มากยิ่งขึ้น
โดยแผนงานนี้เป็นที่ประจักษ์ว่าประสบความสำเร็จ ในปี 2565 ผู้ป่วยร้อยละ 92 ที่สมัครเข้าร่วมโปรแกรม R6M ขององค์การฯ ยังคงเข้ารับการรักษาอย่างต่อเนื่องเมื่อผ่านไปแล้ว 12 เดือน ระหว่างที่มีประชาชนเพียงร้อยละ 61 เท่านั้นที่ยังคงเข้ารับการรักษาในโครงการการรักษาทั่วไป “เมื่อโครงการ R6Mประสบความสำเร็จ จึงมีการเปิดตัวโครงการสุขภาพแห่งชาติชิ้นนี้ในระดับประเทศ” ดร.ชาลูบ โซเลย์เมน (Chaloub Souleymane) ขององค์การฯ กล่าว “กระทรวงสาธารณสุขกลายเป็นหัวเรือหลักสำหรับการดำเนินโครงการ R6M ในระดับนานาชาติ”
องค์การฯ ยังนำต้นแบบการดูแลที่ประสบความสำเร็จและง่ายต่อการดำเนินรอยตามที่พัฒนามาจากพื้นที่อื่นมาใช้ที่ประเทศกินีด้วย ซึ่งทำให้การรักษาผู้ป่วยกระจายออกไปและใกล้ชิดกับชุมชนมากขึ้น ซึ่งรวมถึงการสร้างจุดกระจาย (distribution points - PODIs) ยาต้านรีโทรไวรัส ด้วยซึ่งเริ่มต้นครั้งแรกโดยหน่วยงานขององค์การฯ ในประเทศสาธารณรัฐประชาธิปไตยคองโก (Democratic Republic of Congo) ในปี 2553 และได้นำมาใช้ที่ประเทศกินีในปี 2563

ตัวอย่างเลือดในห้องปฏิบัติการที่สนับสนุนโดยองค์การแพทย์ไร้พรมแดน ที่จะนำไปผสมยาก่อนที่จะทดสอบเพื่อหาระดับปริมาณไวรัสโดยการใช้เครื่องไอโอเซนทริค (Bio Centric machine) - กินี 2561 © Albert Masias/MSF
การเปลี่ยนแปลงอย่างมีนัยสำคัญต่อชุมชน
“การสร้างระบบการดูแลรักษาที่ไม่ซับซ้อนสำหรับผู้ป่วย ไปพร้อมกับการส่งเสริมการรักษาจากผู้เชี่ยวชาญทางการแพทย์สำหรับการดูแลรักษาเอชไอวีประเภทแอดวานซ์ ส่งผลให้ลดอัตราการเสียชีวิตและทำให้ผู้ป่วยมีชีวิตที่ดีขึ้น” เดวิด เธอะรอนด์ (David Therond) หัวหน้าภารกิจขององค์การฯ กล่าว “หากเรายังคงตระหนักว่าการรักษารูปแบบนี้เพียงอย่างเดียวไม่เพียงพอ เพราะการให้ข้อมูลที่ผิดพลาด ความกลัว รวมถึงการเลือกปฏิบัติเป็นปัจจัยที่มีอิทธิพลต่อการเข้ารับการตรวจและการเริ่มรักษาของประชาชน ดังนั้นการสร้างข้อพิสูจน์ว่าเมื่อผู้ติดเชื้อเอชไอวีได้รับยาต้านรีโทรไวรัสอย่างต่อเนื่องก็จะมีสุขภาพที่ดีมากขึ้น จึงเป็นอีกหนึ่งแนวทางที่มีประสิทธิภาพในการเปลี่ยนมุมมองของประชาชน ลดการดูแคลนและเพิ่มความต้องการในการรับการรักษา”
ตั้งแต่ปี 2523 เป็นต้นมา องค์การฯ ปฏิบัติการร่วมกับองค์กรชุมชน ผู้ไกล่เกลี่ยของชุมชน และผู้ป่วยอาสาสมัคร ที่ยินดีแลกเปลี่ยนและให้ความรู้เกี่ยวกับอาการของโรค และที่สำคัญที่สุดคือแสดงให้เห็นว่าผู้ป่วยเอชไอวีสามารถมีชีวิตยืนยาวและสุขภาพดีได้ “เอชไอวีไม่ใช่โรคที่ฆ่าผู้ป่วย สิ่งที่ทำลายพวกเขาคือการตราหน้าในสังคมและการขาดข้อมูลที่เพียงพอ” มูนะกล่าว
อะบุบาคาร์ (Aboubacar) ได้รับการวินิจฉัยว่าติดเชื้อเอชไอวีในปี 2551 “หลังจากเข้ารับการตรวจ หมอเย็บแผ่นกระดาษที่เขียนว่า “ผลเลือดเป็นบวก” บนเอกสารสุขภาพของฉัน พวกเขานึกว่าฉันอ่านหนังสือไม่ออก ฉันมองที่กระดาษแล้วตกจากเก้าอี้เพราะมันเป็นเรื่องที่ฉันไม่คาดคิดมาก่อน หมอสั่งยาเพื่อรักษาสำหรับ 3 เดือน หลังช่วงเวลาดังกล่าวผ่านพ้นไป ฉันอาการดีขึ้น พอยาหมดเลยไม่ได้ไปรับยาเพิ่ม เพราะไม่อยากให้คนทั้งเมืองรู้ผลตรวจของฉัน แต่แล้วอาการก็แย่ลง ฉันกลายเป็นสิ่งน่ารังเกียจและโดนกีดกันออกจากสังคม ฉันเลยพยายามฆ่าตัวตาย 2 ครั้ง ฉันไม่รู้อะไรเกี่ยวกับเชื้อเอชไอวี ชีวิตของฉันจบสิ้นลงแล้ว” อะบุบาคาร์กล่าว
กลุ่มเพื่อนเสริมสร้างชีวิต (Peer Support) เป็นเหมือนสายธารชีวิตของอะบุบาคาร์ “มีวันหนึ่ง ขณะที่ฉันกำลังฟังรายการวิทยุที่มีนักกิจกรรมซึ่งเป็นนักการศึกษาขององค์การฯ ร่วมรายการ เธอคุยเรื่องเกี่ยวกับเอชไอวีและผลการตรวจของเธอ เธอพูดภาษาเดียวกับฉันเลย ตอนสุดท้ายของรายการ เขาก็บอกเบอร์โทรศัพท์ ฉันเลยโทรไปและวันถัดมาฉันก็ได้พบนักกิจกรรมท่านนั้น เธอบอกว่า ถ้าคุณยอมรับเรื่องโรคของตัวเองได้ คุณก็จะเป็นแบบฉันได้เช่นกัน ฉันก็ติดเชื้อเอชไอวี แต่ฉันจะไม่หยุดใช้ชีวิต ฉันมีพื้นที่ปลอดภัยในชุมชนจนลืมด้วยซ้ำว่าตัวเองป่วย”

ผู้เชี่ยวชาญขององค์การแพทย์ไร้พรมแดน (และเป็นส่วนหนึ่งของทีมงานด้านจิตสังคมขององค์การฯ) คือ ผู้ป่วยที่ยังคงใช้ชีวิตอยู่กับเอชไอวี ซึ่งได้รับการรักษาและดูแลจากองค์การฯ และขยับเป็นผู้เชี่ยวชาญที่คอยช่วยสนับสนุนผู้ป่วยคนอื่น ๆ ที่ต้องมีชีวิตอยู่กับเอชไอวี นอกจากนี้ พวกเขาก็ยังเป็นสมาชิกที่มีบทบาทในสมาคมเอชไอวีระดับท้องถิ่น และมีส่วนร่วมภายในชุมชนของพวกเขา - กินี 2561 © Albert Masias/MSF
ตั้งแต่นั้นเป็นต้นมา ในฐานะที่เป็นสมาชิกองค์การที่ขับเคลื่อนด้วยการดำเนินงานของผู้ป่วยด้วยกันเอง และเป็นส่วนหนึ่งของนักการศึกษาขององค์การฯ อะบุบาคาร์ได้สนับสนุนการรักษาผู้ป่วยคนอื่น เขาเป็นคนกลุ่มแรกในประเทศที่เปิดเผยเกี่ยวกับเงื่อนไขด้านสุขภาพของตนเองกับสังคม “ผมคิดสโลแกนว่า ‘แม้ผมจะมีเชื้อไอชไอวีอยู่ในเลือด แต่จิตใจของผมไม่เคยยอมแพ้’ ทุกวันนี้ผมยังคงสร้างความเข้าใจเกี่ยวกับเชื้อเอชไอวีในประเทศกินี หน้าที่ของผมคือการแบ่งปันเรื่องประสบการณ์ของตนเองกับผู้ป่วยคนอื่น เพื่อสร้างความรู้และทำให้พวกเขายอมรับความเจ็บป่วยของตัวเองเพื่อที่จะใช้ชีวิตโดยมองโลกในแง่บวกเหมือนผม”
ในประเทศกินี การตราหน้าผู้ติดเชื้อเอชไอวีในสังคมมีปริมาณที่ลดลงแต่ยังคงเป็นปัญหาในบางชุมชน โดยเฉพาะอย่างยิ่งกลุ่มผู้ให้บริการทางเพศและผู้ชายที่ร่วมเพศกับเพศชายด้วยกัน สองกลุ่มนี้ต้องเผชิญกับกับความยากลำบากในการเข้าถึงการทดสอบและการดูแลที่ปลอดภัย
ยัซซีน ดีละโล (Yassine Diallo) ทำงานกับองค์การฯ ตั้งแต่เริ่มต้นโครงการในตำแหน่งเจ้าหน้าที่บำรุงรักษาและผู้ช่วยเจ้าหน้าที่ธุรการ แม้ว่าเขาไม่ได้ติดเชื้อแต่เขาเลือกที่จะพูดคุยเกี่ยวกับการป้องกันเอชไอวีกับสมาชิกครอบครัว เพื่อน และเพื่อนบ้านโดยไม่กลัวเกรง “เราเลือกไม่ได้ว่าจะติดเชื้อโรคอะไร แต่ถ้าฉันต้องเลือกระหว่างเอชไอวีและเบาหวาน ฉันก็จะเลือกเอชไอวี” ยัซซีนกล่าว “ตราบใดที่คุณรักษาอย่างต่อเนื่อง เอชไอวีจะไม่เป็นปัญหาอีกต่อไป เอชไอวีไม่ได้อันตรายหากมีการรักษา แม้ว่าจะเป็นการรักษาตลอดชีวิต”
ความยากลำบากที่ยังคงอยู่
20 ปีผ่านไป แม้จะมีนวัตกรรมและความก้าวหน้าในการดูแลด้านเอชไอวีในกินี ความยากลำบากก็ยังมีอยู่เกี่ยวกับการป้องกัน การทดสอบ การรักษา และเงินทุน
ณ ปัจจุบัน สถานพยาบาลในประเทศกินีที่ให้การรักษาผู้ป่วยเอชไอวีโดยไม่มีค่าใช้จ่ายมีเพียงบางแห่งเท่านั้น เนื่องจากอุปสรรคด้านการเงิน และการตราหน้าผู้ป่วยหลายรายที่แสดงอาการรุนแรงเมื่อครั้งมาถึงหน่วยสนับสนุนขององค์การฯ ภายในโรงพยาบาลดองกา ยาต้านรีโทรไวรัสมีจำนวนไม่เพียงพอในหลายช่วงเวลาและบางครั้งเกิดความผิดพลาดระหว่างการขนส่ง นอกจากนี้ ผู้เชี่ยวชาญด้านสาธารณสุขก็ไม่ได้รับการอบรมที่เพียงพอในการจัดการเอชไอวีและโรคที่อาจเกิดขึ้นร่วมกัน

ห้องรอตรวจที่แผนกผู้ป่วยนอกด้านเอชไอวีที่ได้รับการสนับสนุนโดยองค์การแพทย์ไร้พรมแดนที่ศูนย์สาธารณสุขมาทามที่โกนากรี - กินี 2561 © Albert Masias/MSF
การดูแลรักษาเอชไอวีที่กินีส่วนใหญ่ได้รับการสนับสนุนจากกองทุนระดับโลก (Global Fund) แต่ยังอุปสรรคในการทำงานอยู่ไม่น้อย ไม่ว่าจะเป็นเรื่องของการบริการป้องกันการถ่ายทอดเชื้อเอชไอวีจากแม่สู่ลูกที่ไม่เพียงพอ รูปแบบการวินิจฉัยปริมาณเชื้อเอชไอวีและการวินิจฉัยในเด็กทารกแรกเกิดไม่สามารถใช้ได้กับผู้ป่วยทุกราย และการคัดกรอง การป้องกัน และการรักษาโรคติดเชื้อฉวยโอกาส (opportunistic infections) ไม่มีให้บริการในบริการสุขภาพขั้นพื้นฐาน
เด็กคือกลุ่มประชากรที่ต้องเผชิญกับปัญหาในการเข้าถึงการทดสอบและการรักษาเอชไอวี ทุกวันนี้เด็กอายุ 0-14 ขวบ ติดเชื้อเอชไอวีจำนวน 11,000 คน และ เด็ก 3,612 คนเท่านั้นที่ได้รับการรักษา “ปัญหาการขาดแคลนยาต้านเอชไอวีในเด็กเกิดขึ้นเป็นประจำทุกเดือน ซึ่งอาจขาดแคลนยาวนานถึง 3 สัปดาห์ นั่นคือพื้นที่ที่องค์การฯ เข้ามาเติมเต็มการทำงาน” นพ. ซูเลแมนกล่าว “ไม่ว่าจะผู้ใหญ่หรือว่าเด็กที่ไม่ได้รับการรักษายาวนาน 3 สัปดาห์ นำไปสู่การดื้อยาต้านรีโทรไวรัส เด็กบางคนเกิดมาจากมารดาที่ติดเชื้อเอชไอวี ไม่สามารถเข้าถึงขั้นตอนการป้องกันโรคในเด็กตั้งแต่แรกเกิด ส่วนหนึ่งเพราะว่าการขาดแคลนยาต้านรีโทรไวรัสสำหรับเด็ก ในขณะที่เด็กอีกกลุ่มหนึ่งที่ติดเชื้อเอชไอวีไม่ได้รับการรักษาด้วยยาต้านรีโทรไวรัสเลย“
วัตถุประสงค์ของโครงการร่วมเอดส์แห่งสหประชาชาติ (UNAIDS) 95-95-95 คือมีเป้าหมายในการวินิจฉัยกลุ่มคนติดเชื้อเอชไอวีร้อยละ 95 ให้การรักษาด้วยยาต้านรีโทรไวรัสเป็นจำนวนร้อยละ 95 และประสบความสำเร็จในการรักษาโรคได้ได้ร้อยละ 95 จากผู้ที่ได้รับการรักษาภายในปี 2573 หากประเทศทั่วโลกต้องการบรรลุผลเหล่านี้ จำต้องร่วมกันทำให้ทุกคนที่มีส่วนเกี่ยวข้องคอยผลักดันให้โครงการเหล่านี้เกิดขึ้น ผ่านกระทรวงสาธารณสุขของประเทศ กลุ่มกองทุนระดับโลก และผู้บริจาครายอื่น เพื่อเพิ่มความรวดเร็วในการดำเนินปฏิบัติการที่เท่าทันสถานการณ์ในปัจจุบัน