Tuberkulosis (TBC) telah ada selama ribuan tahun. TBC telah ditemukan di mumi Mesir, dan juga dianggap umum di zaman Yunani kuno dan Kekaisaran Roma.
Akan tetapi, baru pada tanggal 24 Maret 1882 dr. Robert Koch mengumumkan penemuan Mycobacterium tuberculosis, bakteri penyebab TBC.
Berbagai langkah besar dalam sejarah TBC dilakukan beberapa dekade setelah penemuan Koch, mulai dari tes kulit TBC Pirquet dan Mantoux pada tahun 1908, vaksin Albert Calmette dan Camille Guérin (BCG) pada tahun 1921, hingga pengembangan obat-obatan TBC pada awal tahun 1940-an.
Antibiotik adalah sebuah terobosan dalam pengobatan TB. Pada tahun 1943, Selman Waksman, Elizabeth Bugie, dan Albert Schatz mengembangkan streptomisin, dan pada bulan November 1944 obat ini diberikan kepada pasien untuk pertama kalinya. Pada tahun 1951, obat berikutnya untuk pengobatan TB, isoniazid, ditemukan oleh para ilmuwan di Bayer Chemical Jerman, serta dua perusahaan farmasi, Squibb dan Hoffmann-La Roche. Perkembangan obat TB terus berlanjut dan menghasilkan obat-obatan lainnya, seperti pirazinamid (1952), etambutol (1961), dan rifampisin (1966).
Bagaimana Doctors Without Borders Mengatasi Penyakit Ini?

Doctors Without Borders telah memerangi TB selama bertahun-tahun. Pada tahun 2019, Doctors Without Borders memulai pengobatan TB sebanyak 18.800 orang, termasuk 2.000 orang dengan TB yang resistan terhadap obat (DR-TB).
Pengaturan di mana Doctors Without Borders menyediakan perawatan TB sangat bervariasi. Mereka termasuk wilayah konflik kronis, seperti Chechnya; kamp pengungsi di Chad atau Thailand; pengaturan penjara di Kyrgyzstan; dan negara-negara dengan sistem kesehatan yang terbebani seperti Papua Nugini.
Fokus program juga beragam: beberapa berfokus pada integrasi layanan HIV dan TBC, seperti di Afrika Selatan dan Kenya; yang lainnya menawarkan pengobatan kepada pasien yang menderita TB-RO, seperti di Uzbekistan dan Georgia; ada juga yang menjangkau populasi tertentu yang kurang mendapat akses ke perawatan medis, seperti para migran di Thailand.
Doctors Without Borders berupaya meningkatkan diagnosis semua pasien TB, dengan memperkenalkan alat seperti tes berbasis urin yang disebut TB LAM, yang cepat, murah, dan mudah dilakukan tanpa listrik atau instrumen. Karena sensitivitasnya yang lebih rendah (yang berarti melewatkan banyak diagnosis positif) TB LAM tidak dapat menggantikan tes lain, tetapi dalam kombinasi dengan GenXpert MTB/RIF dan TB-LAMP, ini dapat membantu mendiagnosis kasus TB pada orang yang hidup dengan HIV hilang tidak terdeteksi.
Alat penting lainnya adalah pengujian kerentanan obat (DST- drug-susceptibility testing). Pengobatan TB yang resistan terhadap obat (DR-TB atau drug-resistant TB) memerlukan DST untuk memastikan orang dengan penyakit TB tidak diobati dengan obat-obatan yang melawan bakteri mereka.
Dalam hal pengobatan, Doctors Without Borders saat ini sedang menjajaki berbagai cara untuk memastikan kepatuhan pasien, dan berkomitmen untuk menggunakan kombinasi dosis tetap dan obat yang terjamin kualitasnya dalam programnya. Doctors Without Borders juga bertujuan untuk mengintegrasikan layanan TB dan HIV jika memungkinkan, dan untuk mengobati TB yang resistan terhadap obat di rangkaian yang sesuai.

Ada beberapa tantangan dalam menangani TB. Sebagian besar obat yang digunakan untuk mengobati TB telah ada selama beberapa dekade. Beberapa bahkan awalnya tidak dikembangkan untuk penggunaan TB, atau memiliki efek samping toksik. Tantangan lainnya adalah pengobatan TB membutuhkan waktu lama, hingga dua tahun untuk DR-TB; dan penelitian tentang rejimen obat yang baru, lebih pendek, dan lebih efektif sangat dibutuhkan.
Doctors Without Borders berpartisipasi dalam dua uji klinis, EndTB dan PRACTECAL, untuk menemukan rejimen pengobatan baru. Kedua uji coba mendaftarkan pasien pertama mereka pada akhir Maret 2017.
DR-TB adalah masalah yang sangat mengkhawatirkan dan berkembang di banyak tempat di mana Doctors Without Borders bekerja. Untuk meningkatkan peluang bertahan hidup, Doctors Without Borders melakukan penelitian penting bersama dengan organisasi mitra untuk mengembangkan basis bukti nilai terapeutik pengobatan DR-TB yang lebih baru.

Sebagian besar jenis obat untuk mengobati TBC sudah kuno dan toksik. Tetapi dalam dekade terakhir, tiga obat TB baru dikembangkan — bedaquiline, delamanid dan, baru-baru ini, pretomanid — yang memberikan harapan bagi para pasien dan pilihan pengobatan bagi penyedia layanan.
Ketika bedaquiline pertama kali diizinkan untuk digunakan pada tahun 2012, obat ini adalah obat TB-RO pertama yang dikembangkan dalam lebih dari 40 tahun. Tetapi pada akhir 2018, hanya 28.700 orang yang menerimanya di seluruh dunia; artinya kurang dari 20% dari keseluruhan jumlah pasien yang seharusnya bisa mendapat manfaat obat ini.
Pada tahun 2018, Doctors Without Borders mendorong Johnson & Johnson (J&J), perusahaan farmasi yang memegang paten obat bedaquiline, untuk mengambil tindakan cepat guna memastikan akses yang terjangkau ke obat tersebut bagi semua orang yang membutuhkannya untuk bertahan hidup. Pada Juli 2020, setelah 120.707 orang menandatangani petisi yang mendesak korporasi untuk menurunkan harga, J&J mengumumkan penurunan harga sebesar 1,50 dolar AS atau 32% lebih rendah dari harga terendah sebelumnya. Tetapi harga ini hanya berlaku untuk daftar negara yang ditentukan oleh J&J, dan terikat dengan komitmen pembelian yang dibuat melalui Global Drug Facility (GDF), sebuah organisasi yang dijalankan oleh Stop TB Partnership yang memasok obat-obatan TBC ke negara-negara berpendapatan rendah dan menengah. Doctors Without Borders masih meminta J&J untuk mengurangi harga bedaquiline agar lebih rendah lagi dan menawarkannya ke semua negara yang mempunyai beban TB-RO tinggi, sehingga lebih banyak nyawa yang dapat diselamatkan.
Melalui Access Campaign, Doctors Without Borders terus mendorong dan meminta pemerintah dan perusahaan farmasi untuk memenuhi komitmen mereka dalam menangani TBC untuk menyelamatkan nyawa dan mengurangi penderitaan dan kematian akibat penyakit mengerikan ini.
ORANG – ORANG DENGAN KISAH NYATA
Setelah kehilangan ibunya karena TBC yang rentan terhadap beberapa obat (multidrug resistant TB/MDR-TB) lima tahun sebelumnya, Ankita Parab mengetahui bahwa dia juga terinfeksi penyakit tersebut. Setelah dua tahun menjalani perawatan yang berat, dia dinyatakan sembuh. Belakangan, saudara laki-lakinya juga terserang MDR-TB.

© Abhinav Chatterjee
Pada 2016, saat kondisi saudara laki-laki Ankita memburuk, dokter merujuknya ke klinik TBC Doctors Without Borders di Mumbai, India. Pengobatannnya dimulai dengan rejimen pengobatan yang mencakup obat TBC yang lebih baru. Ankita juga ikut tes TBC melalui pelacakan kontak, yang merupakan salah satu layanan pencegahan yang ditawarkan Doctors Without Borders kepada semua anggota keluarga yang tinggal bersama orang dengan TBC. Hasilnya sangat mengejutkan baginya. Meskipun dia telah melakukan pengobatan lebih awal, Ankita sudah mengidap XDR-TB - bentuk penyakit TBC yang paling parah.
Meskipun tim di Mumbai sudah memulai pengobatan TBC yang lebih baru pada kedua saudara kandung ini pada saat yang sama, penyakit saudara laki-laki Ankita terlalu parah dan dia meninggal segera setelah itu. Kematian saudara laki-lakinya dan diagnosis barunya merupakan pukulan ganda bagi Ankita. “Dia memulai perawatannya di tempat yang sama, jadi jika hal ini bisa terjadi padanya, itu juga bisa terjadi pada saya - saya tidak istimewa. Dia sudah menjaga dirinya sendiri lebih baik dari yang pernah saya lakukan. "
Menyelesaikan pengobatan TB-RO yang panjang dan toksik tanpa dorongan dan dukungan yang konsisten bisa menjadi sangat sulit, terutama ketika menghadapi kesulitan pribadi seperti kehilangan anggota keluarga, pengangguran atau pengucilan sosial karena ketakutan orang lain terhadap penyakit tersebut.
- Apa itu tuberkulosis?

Tuberkulosis (TBC) adalah penyakit menular yang disebabkan oleh bakteri bernama Mycobacterium tuberculosis yang terutama menyerang paru-paru.
Pada tahun 2019, TB membunuh 1,4 juta orang, yang menjadikan penyakit ini sebagai salah satu dari 10 penyebab kematian teratas di seluruh dunia dari satu agen infeksi. Organisasi Kesehatan Dunia (WHO), memperkirakan bahwa 10 juta orang secara global jatuh sakit dengan TB pada tahun 2019.
Dari jumlah tersebut, dua pertiga penderita TB berasal dari delapan negara ini: India, Indonesia, China, Filipina, Pakistan, Nigeria, Bangladesh, dan Afrika Selatan.
- Apakah tuberkulosis mirip dengan pneumonia?
Tuberkulosis paru dan pneumonia adalah dua bentuk infeksi paru-paru yang berbeda. Namun kedua penyakit tersebut memiliki beberapa tanda dan gejala yang sama, seperti batuk dan sesak napas, itulah sebabnya kedua penyakit tersebut sering disalahartikan.
Pneumonia adalah peradangan jaringan paru-paru di salah satu atau kedua paru-paru. Ini bisa disebabkan oleh infeksi bakteri, atau oleh virus maupun jamur. Pneumonia adalah infeksi yang akut dan berkembang dengan cepat. Jika pneumonia disebabkan oleh infeksi bakteri, antibiotik dapat membantu memperbaiki kondisi tubuh dalam waktu sekitar 48 jam. Pengobatannya sendiri biasanya berlangsung selama beberapa hari, dan dalam tiga atau empat hari, pasien akan bebas dari gejala. Jika itu pneumonia virus, pasien perlu istirahat, banyak cairan, dan obat demam.
Sedangkan, TBC disebabkan oleh bakteri. Berbeda dengan pneumonia, gejalanya muncul secara perlahan dan bertahap. Bahkan saat diobati, pemulihan dari TBC lebih lambat dibandingkan dengan pneumonia. Penyakit ini juga membutuhkan pengobatan yang lebih lama, setidaknya berlangsung selama 6 bulan.
- Bagaimana tuberkulosis ditularkan?

Ketika seseorang yang menderita penyakit TBC paru-paru atau tenggorokan batuk, berbicara, tertawa, bernyanyi, atau bersin, bakteri TBC berpindah dari mereka melalui udara. Ketika orang lain menghirupnya, bakteri dapat menetap di paru-paru dan mulai tumbuh.
Orang dengan penyakit TBC paling mungkin menularkannya kepada orang yang menghabiskan waktu bersama mereka setiap hari, seperti anggota keluarga, teman, dan rekan kerja atau teman sekolah.
- Apakah tuberkulosis dapat membunuh?

Penyakit ini menular, dan bisa berakibat fatal jika tidak ditangani dengan benar.
Jika seseorang dengan penyakit TBC gagal menyelesaikan pengobatan yang dianjurkan, bakteri TBC juga dapat berkembang menjadi jenis yang resisten terhadap obat (TB-RO). Ini berarti lebih sulit diobati daripada jenis TBC umum yang dapat dipengaruhi obat (drug-susceptible TB).
Faktor lain yang mempersulit pengobatan adalah jika pasien TBC mengalami gangguan kekebalan tubuh, atau memiliki kondisi lain seperti HIV.
- Apa yang dilakukan tuberkulosis terhadap tubuh?
Ketika bakteri penyebab TBC masuk ke paru-paru dan menginfeksi seseorang, tubuh akan mendeteksi invasi dan menggerakkan sel kekebalannya. Hal ini termasuk makrofag atau sel yang tugasnya menetralkan bakteri dan organisme berbahaya lainnya. Jika proses netralisasi ini berhasil, orang tersebut akan mengidap TBC laten. Tetapi jika sistem kekebalan kalah dalam pertempuran dan bakterinya berkembang biak, maka orang tersebut menjadi sakit dengan penyakit TBC.
Ada dua jenis kondisi TBC: infeksi TBC laten, di mana bakteri TBC dinetralkan dan hidup di dalam tubuh tanpa membuat Anda sakit dan tanpa gejala apa pun; dan penyakit TBC, ketika bakteri TBC menjadi aktif di dalam tubuh, berkembang biak dan membuat Anda sakit.
Banyak orang yang menderita infeksi TBC laten tidak pernah merasakan sakit. Tetapi pada orang yang memiliki sistem kekebalan tubuh yang lemah, bakterinya dapat menjadi aktif, dan penyakit TBC dapat berkembang.
- Kapan kita harus menemui dokter atau mencari pengobatan?

Gejala umum pada TBC paru-paru aktif termasuk batuk yang berlangsung lebih dari tiga minggu, kadang disertai dahak dan darah, nyeri dada, lemas, penurunan berat badan, demam, dan keringat di malam hari.
Jika Anda memiliki gejala-gejala ini, segera temui dokter dan lakukan tes.
- Siapa yang paling rentan terkena TB?

Siapapun bisa terkena TBC. Tetapi beberapa orang memiliki isiko lebih besar, seperti mereka yang melakukan kontak dekat dalam waktu lama dengan seseorang yang terinfeksi, dan orang-orang yang hidup dalam kondisi penuh sesak.
Risiko TBC juga lebih besar bagi mereka yang memiliki kondisi yang melemahkan sistem kekebalan tubuh mereka, seperti diabetes. Faktor risiko lain adalah kesehatan yang buruk atau pola makan yang buruk karena gaya hidup dan masalah lain, seperti penyalahgunaan narkoba, penyalahgunaan alkohol, atau tunawisma.
- Bisakah tuberkulosis diberantas?

Meskipun dapat dicegah dan disembuhkan, penyakit TBC masih merenggut jutaan nyawa setiap tahun. Akses ke pengobatan dan diagnosis yang lebih baik di negara-negara miskin masih menjadi kendala. Munculnya jenis TBC yang resisten obat— ketika pengobatan lini pertama tidak dapat lagi membunuh bakteri TBC — juga menghambat upaya untuk memberantas penyakit ini.
- Bagaimana kita dapat mencegah atau mengobati tuberkulosis?

Jika Anda mengalami infeksi TBC laten, Anda mungkin memerlukan obat untuk mengurangi risiko berkembangnya penyakit TBC di kemudian hari.
Jika Anda menderita penyakit TB, Anda perlu minum beberapa obat setidaknya selama enam bulan dan mungkin selama satu tahun untuk membunuh semua bakteri TB. Etambutol, Isoniazid, Pyrazinamide, dan Rifampisin adalah empat obat yang paling umum digunakan untuk mengobati penyakit TB. Sangat penting bahwa Anda menyelesaikan seluruh pengobatan, dan minum obat persis seperti yang ditentukan oleh dokter. Jika tidak, bakteri yang masih hidup dapat menjadi sulit untuk diobati dan dapat menyebabkan TB/DR-TB yang resistan terhadap obat.
- Apakah kita masih bisa terkena TBC setelah pengobatan/perawatan?
Kita sangat mungkin terkena TBC lebih dari satu kali. Jika seseorang sudah bebas dari TBC, tetapi kemudian menghirup bakteri TBC, infeksi ulang dapat terjadi. TBC juga dapat muncul kembali akibat kambuhnya infeksi sebelumnya.
Anda harus selalu menganggap serius gejala TB baru, memeriksakannya ke dokter, dan menjalani pengobatan jika disarankan.
SEPULUH PERTANYAAN TENTANG TUBERKULOSIS
APA LAGI YANG HARUS ANDA KETAHUI
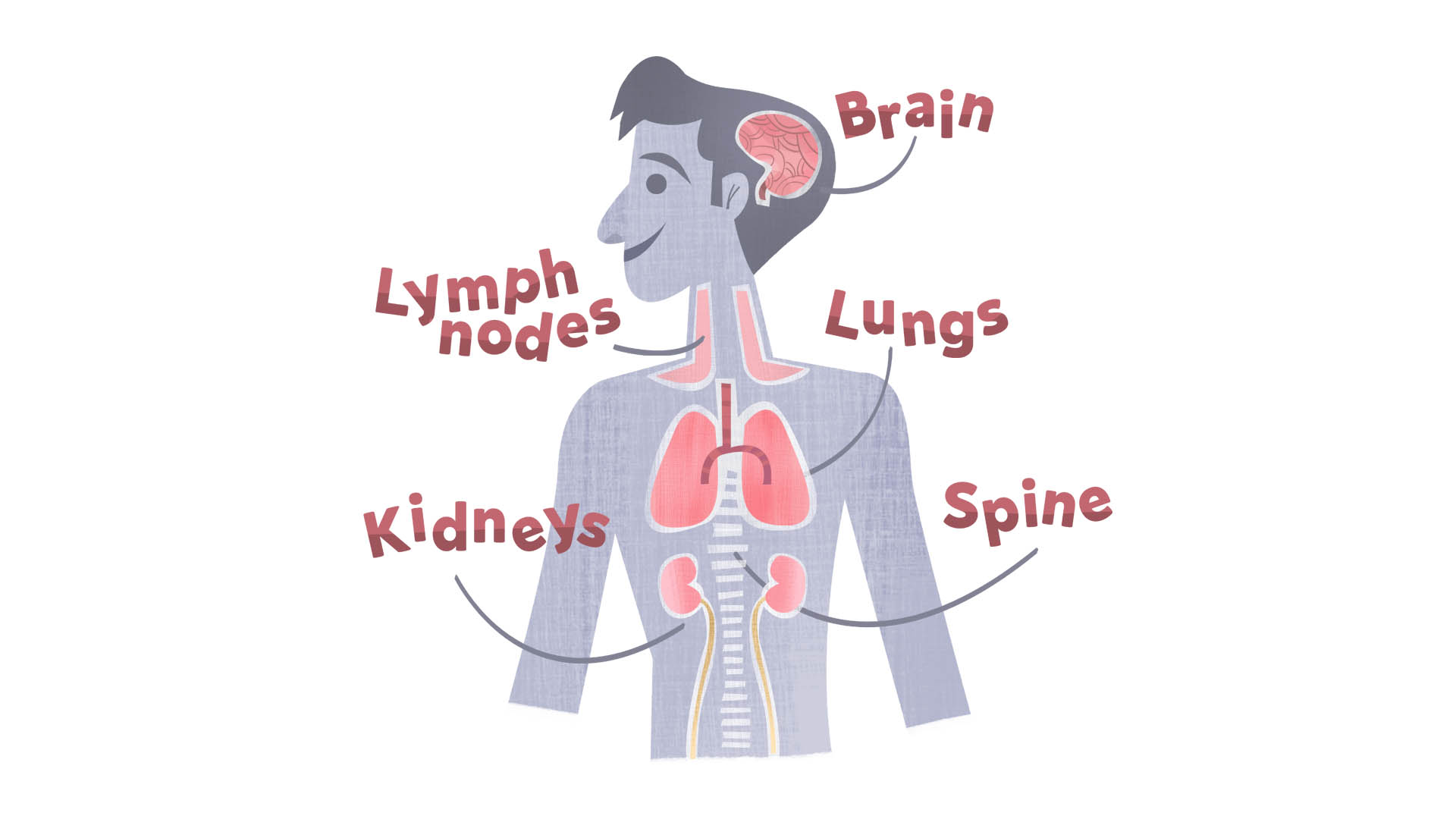
Meskipun TBC paling sering menyerang paru-paru, penyakit ini juga dapat terjadi di luar paru-paru (extrapulmonary), berdampak pada bagian tubuh lain termasuk tulang belakang, ginjal, otak, dan kelenjar getah bening. Secara umum infeksi akan berlangsung lambat.
