อนามัยการเจริญพันธุ์
การทำงานขององค์การแพทย์ไร้พรมแดน (MSF) มักเชื่อมโยงกับการดำเนินงานทางการแพทย์ในสถานการณ์ความขัดแย้ง การแพร่ระบาดของโรค และภัยพิบัติ หากเรามีการปฏิบัติงานในภาคสนามที่มากกว่านั้น เราทำงานกับโรคที่ถูกมองข้ามทั่วโลก ไม่ว่าจะเป็นทุพโภชนาการ การกีดกันทางสุขภาพ ปัญหาสุขภาพ และอนามัยการเจริญพันธุ์
โครงการในบริการด้านอนามัยการเจริญพันธุ์เป็นอีกหนึ่งงานสำคัญของเจ้าหน้าที่ภาคสนาม เราให้บริการด้านการรักษาพยาบาลให้กับผู้คนโดยไม่คำนึงถึงเชื้อชาติ ศาสนา หรือว่าเงื่อนไขในการดำเนินชีวิต เพราะบริการด้านอนามัยการเจริญพันธุ์เป็นสำคัญอย่างยิ่งในพื้นที่ที่เจ้าหน้าที่ภาคสนามของเรากำลังรับมือกับเหตุฉุกเฉิน โรคระบาด สภาพแวดล้อมที่มีความขัดแย้ง และภัยพิบัติ
ในทุกภูมิภาคและทุกภารกิจที่เราดำเนินกิจการ เราสนับสนุนการทำงานด้านอนามัยการเจริญพันธุ์ สุขภาพของแม่ เอชไอวี/เอดส์ มะเร็งปากมดลูก สุขภาพวัยรุ่น และอื่นๆ

พยาบาลทางตอนเหนือของโคลอมเบีย พูดคุยกับกลุ่มสตรีชาวเวเนซุเอลาที่มารวมตัวกันเพื่อรับบริการด้านสุขอนามัยทางเพศและอนามัยการเจริญพันธุ์ © MSF
สุขภาพของมารดา
ราว 99% ของแม่ที่เสียชีวิตจากการคลอดหรือจากภาวะแทรกซ้อนระหว่างตั้งครรภ์อาศัยอยู่ในประเทศกำลังพัฒนา ประเทศเหล่านี้มักเกี่ยวพันกับสถานการณ์ความขัดแย้ง บ่อยครั้งก็ได้รับผลกระทบจากภัยพิบัติหรือโรคระบาด บางพื้นที่มีปัญหาทุพโภชนาการจำนวนมาก บางพื้นที่หญิงตั้งครรภ์ถูกกีดกันจากระบบสาธารณสุข แม้จะมีปัจจัยหลายประการที่คอยคุกคามความอยู่รอดของหญิงตั้งครรภ์ แต่ความต้องการของพวกเธอจะถูกละเลยไม่ได้
จากการประเมินของเรา หญิงตั้งครรภ์เสียชีวิตเนื่องจากสาเหตุหลัก 5 ประการ ได้แก่ การตกเลือด ภาวะติดเชื้อ การทำแท้งที่ไม่ปลอดภัย ภาวะแทรกซ้อนที่เกี่ยวข้องกับความดันโลหิตสูง และ ภาวะคลอดยาก นี่คือเหตุผลที่การทำงานเพื่อลดความเสี่ยงในการเสียชีวิตของมารดาเป็นส่วนสำคัญในงานภาคสนามของเรา
โดยส่วนมากการเสียชีวิตของมารดาเกิดขึ้นก่อน ในระหว่าง หรือหลังจากการคลอด การที่มารดาสามารถเข้าถึงเจ้าหน้าที่ภาคสนามที่มีคุณสมบัติเหมาะสมอย่างทันท่วงที อาจเป็นปัจจัยสำคัญต่อการอยู่รอดของมารดาที่ประสบภาวะแทรกซ้อนระหว่างการคลอดบุตร โครงการของเราทำงานเพื่อแก้ไขปัญหาความล่าสุดที่มารดาต้องเผชิญในช่วงการดูแลระหว่างการคลอดบุตร นอกเหนือจากการดูแลภาวะฉุกเฉินทางสูตินรีเวชกรรมและของทารกแรกเกิดแล้ว งานของเราในภาคสนามยังรวมถึงการประเมินความต้องการและการให้บริการการดูแลก่อนและหลังคลอด รวมไปถึงการคุมกำเนิด ซึ่งส่งผลต่อการอยู่รอดของมารดา
ในปี 2022 เจ้าหน้าที่ภาคสนามให้ความช่วยเหลือสำหรับการคลอดบุตรและการผ่าคลอด 320,700 ราย

โรงพยาบาลโคสต์ ซึ่งเป็นโรงพยาบาลสำหรับแม่ของ MSF ทำคลอดทารกโดยเฉลี่ย 2,000 คนต่อเดือนก่อนที่โควิด-19 จะระบาดไปยังอัฟกานิสถาน ในช่วงปลายเดือนมิถุนายน 2563 (2020) โครงการต้องจำกัดการดูแลผู้หญิงที่ต้องการบริการช่วยชีวิตฉุกเฉินเนื่องจากขาดแคลนเจ้าหน้าที่ © Andrea Bruce/Noor Images

ซัวเลฮา โมฮัมเหม็ด อะยูบิวกับลูกชายวัย 10 วันที่โรงพยาบาลในค็อกซ์บาซาร์ บังกลาเทศ เธอเคยอาศัยอยู่ในเมียนมา แต่ตอนนี้เธออยู่ในค่ายผู้ลี้ภัยชาวโรฮิงญาในบังกลาเทศ © Hasnat Sohan/MSF
ภาวะแทรกซ้อนในการคลอดบุตร
แม้จะมีการดูแลสุขภาพที่เพียงพอ แม้ว่าจะไม่มีภัยพิบัติ แม้จะอยู่นอกสภาพแวดล้อมที่มีความขัดแย้ง แม้ว่าจะไม่มีภาวะทุพโภชนาการหรือการกีดกันทางสุขภาพ แต่ก็มีภาวะแทรกซ้อนมากมายที่แม่อาจประสบได้ระหว่างตั้งครรภ์และคลอดลูก ซึ่งเราพยายามป้องกันหรือรักษาภาวะแทรกซ้อนเหล่านี้ การคลอดยากและการคลอดล่าช้าอาจส่งผลให้เกิดช่องทะลุทางสูติกรรมซึ่งเป็นรูระหว่างช่องคลอดกับกระเพาะปัสสาวะ ช่องคลอดและทวารหนัก หรือทั้งสองอย่าง ผลลัพธ์คือเกิดภาวะปัสสาวะและ/หรืออุจจาระเล็ด แม่ที่มีช่องดังกล่าวต้องเผชิญกับความอับอายและมักจะถูกครอบครัวและชุมชนปฏิเสธ ผู้หญิงเหล่านี้จำเป็นต้องได้รับการผ่าตัดเพื่อปิดช่องดังกล่าวซึ่งต้องใช้ทักษะการผ่าตัดเฉพาะทาง จากการประเมินความต้องการ เจ้าหน้าที่ภาคสนามมีโครงการที่เรียกว่า ค่ายให้การรักษาช่องทะลุทางสูติกรรม' เพื่อให้บริการผ่าตัด ช่องดังกล่าวป้องกันไม่ให้เกิดขึ้นได้ง่ายๆ ด้วยการเข้าถึงการฝากครรภ์ที่มีทักษะ และการจัดการการ คลอดยากที่เพียงพอซึ่งก็คือการผ่าตัดคลอด

โรมี่เป็นทารกคนแรกที่เกิดในโรงพยาบาลเต็นท์ของ MSF ในเมืองตักโลบันซึ่งเป็นศูนย์กลางของพายุไต้ฝุ่นไห่เยี่ยน © Yann Libessart
- เรื่องเล่าจากสนาม: การปกป้องสุขภาพของ แม่ที่ตั้งครรภ์หลังภัยพิบัติ
ในปี 2556 (2013) หนึ่งในพายุไต้ฝุ่นที่รุนแรงที่สุดเท่าที่มีการบันทึกไว้คือไต้ฝุ่นไห่เยี่ยนซึ่งได้พัดถล่มฟิลิปปินส์ ท่ามกลางความต้องการด้านการดูแลสุขภาพต่างๆ ในช่วงภัยพิบัติ ไม่ว่าจะมีการประเมินหรือไม่ ถือเป็นส่วนหนึ่งของภารกิจของเราที่จะต้องให้ความช่วยเหลือด้านสุขภาพของ แม่ที่ตั้งครรภ์ในภาคสนาม
สำหรับงานของเธอที่ต้องรับมือกับพายุไต้ฝุ่นไห่เยี่ยนในฟิลิปปินส์ แคโรไลน์ เซกวิน ผู้ประสานงานฉุกเฉินต้องตรวจสอบให้แน่ใจว่าแม่ที่ตั้งครรภ์ไม่ได้ถูกกีดกันจากบริการดูแลสุขภาพ เธอกล่าวว่า "ในสถานที่ส่วนใหญ่ในประเทศที่เราทำงานอยู่ บริการด้านสุขภาพถูกขัดขวางอย่างมาก เรากำลังเน้นไปที่การฟื้นฟูบริการด้านการดูแลสุขภาพเบื้องต้นและโรงพยาบาลที่มีคุณภาพ ในขณะนี้ผู้ที่มีการคลอดที่ซับซ้อนไม่มีที่ที่จะคลอดได้อย่างปลอดภัยหรือเข้ารับการผ่าตัดคลอดได้ ดังนั้นเจ้าหน้าที่ภาคสนามของเราจึงจัดตั้งหน่วยสุขภาพ แม่ที่ตั้งครรภ์ หน่วยสูติศาสตร์ และหน่วยนรีเวชวิทยาอย่างเร่งด่วน”
การรับมือกับการระบาด
ในทั่วโลกในทุกภูมิภาค การตั้งครรภ์อาจส่งผลกระทบอย่างรุนแรงต่อสุขภาพของผู้หญิง และโรคภัยก็สร้างความซับซ้อนยิ่งขึ้นไปอีกโดยเฉพาะในระยะหลังของการตั้งครรภ์ แม่ที่ตั้งครรภ์มีความอ่อนไหวมากเป็นพิเศษต่ออาการติดเชื้อมาลาเรีย ซึ่งอาจนำไปสู่การเสียชีวิตของแม่ การแท้ง หรือการตายคลอด ทั้งนี้ในบางโครงการตัวเลขของผู้ที่ฝากครรภ์และมีผลตรวจโรคมาลาเรียเป็นบวกนั้นสูงถึง 50%
ไวรัสตับอักเสบอีก่อให้เกิดอัตราการเสียชีวิตของแม่ที่ตั้งครรภ์สูงขึ้นอย่างมีนัยสำคัญ โดยสูงถึง 25% สำหรับผู้ที่ตั้งครรภ์และอยู่ในไตรมาสที่ 3 ในบางกรณีอหิวาตกโรคอาจนำไปสู่การคลอดก่อนกำหนดหรือภาวะแทรกซ้อนทางสูติศาสตร์ เราพยายามฉีดวัคซีนป้องกันและรักษาโรคเหล่านี้ในสถานการณ์ต่างๆ ตั้งแต่ความขัดแย้งไปจนถึงภัยพิบัติ วิกฤตการณ์ และสถานการณ์ภาคสนามอื่นๆ
แม้ว่าหญิงตั้งครรภ์จะสามารถป้องกันตัวเองจากโรคได้ แต่การปิดโครงการด้านสุขภาพและความกลัวว่าจะติดเชื้ออาจส่งผลเสียต่อการตั้งครรภ์ ดังจะเห็นได้จากการระบาดของอีโบลาในแอฟริกาตะวันตก แม้ว่าแม่ที่ตั้งครรภ์ต้องเข้ารับการประเมิน การทดสอบ หรือคำปรึกษา แต่พวกเธอก็กลัวที่จะไปสถานบริการสุขภาพเพราะอาจจะติดเชื้อได้ อีกหลายพันชีวิตต้องจากไปเมื่อพวกเขาไม่สามารถเข้าถึงบริการการทำคลอดที่ปลอดภัย บริการดูแลทารกแรกเกิด และบริการวางแผนครอบครัวเนื่องจากการจลาจลและโรคระบาด ด้วยเหตุนี้ความต้องการด้านอนามัยแม่และอนามัยการเจริญพันธุ์จึงเป็นส่วนหนึ่งของภารกิจเสมอ
ความรุนแรงทางเพศ
ในปี 2562 (2019) องค์การได้รักษาพยาบาลเหยื่อความรุนแรงทางเพศมากกว่า 28,800 คน ผู้ป่วยส่วนใหญ่เป็นผู้หญิงและเด็กผู้หญิง แต่มีการตระหนักรู้มากขึ้นเกี่ยวกับผู้ชายและเด็กชายที่ประสบกับความรุนแรงทางเพศทั้งในและนอกสถานการณ์ความขัดแย้ง การข่มขืนและความรุนแรงทางเพศรูปแบบอื่นๆ มักพบมากในสภาพแวดล้อมที่มีความขัดแย้ง ในที่ที่ใช้เรื่องดังกล่าวเพื่อสร้างความอับอาย ลงโทษ ควบคุม ทำร้าย สร้างความหวาดกลัว และทำลายชุมชนในสนามรบ โดยเฉพาะอย่างยิ่งเมื่อบริบททางการเมืองเปลี่ยนแปลง นอกจากนี้ยังถูกใช้เพื่อให้รางวัลแก่พลรบและกองกำลังในสนามรบ ความรุนแรงทางเพศยังอาจเกิดขึ้นหลังจากเกิดภัยพิบัติ จากการมีผู้พลัดถิ่นเบียดเสียดเข้าไปในค่ายผู้ลี้ภัยและศูนย์อพยพเพื่อหางานทำหรือขอความช่วยเหลือเรื่องอาหาร น้ำ และสิ่งจำเป็นอื่นๆ แต่ผู้คนหลายล้านคนที่อาศัยอยู่ในบริบทที่มั่นคงโดยไม่มีทั้งความขัดแย้งหรือภัยพิบัติก็อาจประสบกับความรุนแรงทางเพศได้เช่นกัน ในกรณีเหล่านี้ผู้กระทำผิดมักเป็นคนรู้จักหรือสมาชิกในครอบครัวของเหยื่อ
ความรุนแรงทางเพศส่งผลกระทบต่อผู้คนหลายล้านคน ทำลายชีวิตของผู้หญิง ผู้ชายและเด็กอย่างโหดร้าย นี่เป็นภาวะฉุกเฉินทางการแพทย์ แต่บ่อยครั้งกลับขาดบริการด้านสุขภาพอย่างมากสำหรับเหยื่อ ในโครงการของเราทั่วโลกผู้รอดชีวิตจะได้รับยาปฏิชีวนะเพื่อป้องกันการติดเชื้อทางเพศสัมพันธ์ เช่น ซิฟิลิสและหนองใน และได้รับวัคซีนบาดทะยักและไวรัสตับอักเสบบี ผู้รอดชีวิตต้องได้รับความช่วยเหลือทางการแพทย์อย่างทันท่วงทีเนื่องจากการป้องกันเอชไอวีต้องเริ่มภายใน 72 ชั่วโมงหลังจากถูกล่วงละเมิด การประเมินและการจัดการอาการบาดเจ็บทางกายภาพ และการช่วยเหลือด้านจิตใจก็เป็นส่วนหนึ่งของบริการการดูแลในภาคสนาม
ความรุนแรงทางเพศต่อผู้ชายและเด็กชายมีทั้งการข่มขืน การทรมานทางเพศ และการเป็นทาสทางเพศ ผู้ชายและเด็กชายมีแนวโน้มที่จะรายงานความรุนแรงทางเพศน้อยกว่าผู้หญิงด้วยซ้ำเพราะกลัวว่าจะถูกตีตรา ส่งผลให้ประสบการณ์ความรุนแรงทางเพศในผู้ชายยังคงไม่เป็นที่รับรู้อย่างชัดเจนและมีการรายงานน้อยกว่าความเป็นจริง และวิธีการให้ความช่วยเหลืออย่างเพียงพอแก่เหยื่อเพศชายถือเป็นความท้าทายเฉพาะตัว

นักสังคมสงเคราะห์ของ MSF พูดคุยกับผู้รอดชีวิต โรซินา ซีลา มูล ที่ศูนย์ดูแลบอยเตกอง กโกโมทโซ (BKCC) ซึ่งเป็นคลินิกของ MSF ในเมืองรุสเทนเบิร์ก แอฟริกาใต้ © Melanie Wenger
เอชไอวี/เอดส์
นับตั้งแต่มีการค้นพบโรคภูมิต้านตัวเอง องค์การแพทย์ไร้พรมแดน (MSF) ได้พบเห็นการเสียชีวิตของกลุ่มผู้เปราะบางจำนวนมากจากไวรัสภูมิคุ้มกันบกพร่องของมนุษย์/โรคภูมิคุ้มกันบกพร่อง (เอชไอวี/เอดส์) ในปี 2538 (1995) เจ้าหน้าที่ภาคสนามได้เริ่มโครงการดูแลผู้ติดเชื้อเอชไอวีในจังหวัดสุรินทร์ ประเทศไทย งานวิจัยที่ทำในประเทศต่างๆ อย่างประเทศไทยมีบทบาททางประวัติศาสตร์ในการแสดงให้เห็นถึงความเป็นไปได้และประสิทธิผลของการรักษาเอชไอวีในพื้นที่ที่มีทรัพยากรจำกัด
ตลอดจนคัดกรองและจัดการโรคติดต่อทางเพศสัมพันธ์ ในปี 2545 (2002) MSF กลายเป็นผู้ให้บริการการรักษาด้วยยาต้านไวรัสรายแรกในประเทศและได้ดำเนินโครงการรักษาเอชไอวีที่ใหญ่ที่สุดในเมียนมาอยู่ช่วงหนึ่ง
นอกจากเราจะมีโครงการและกิจกรรมเกี่ยวกับเอชไอวีมากมายในแอฟริกา ก็ยังมีโครงการเอชไอวีในเอเชียและแปซิฟิกด้วย ในปี 2537 (1994) องค์การแพทย์ไร้พรมแดนได้เริ่มให้ความช่วยเหลือผู้ติดเชื้อเอชไอวี/เอดส์ และให้ข้อมูลด้านสุขภาพในย่างกุ้ง เมียนมา ตลอดจนคัดกรองและจัดการโรคติดต่อทางเพศสัมพันธ์ ในปี 2545 (2002) เรากลายเป็นผู้ให้บริการการรักษาด้วยยาต้านไวรัส (ARV) รายแรกในประเทศและได้ดำเนินโครงการรักษาเอชไอวีที่ใหญ่ที่สุดในเมียนมาอยู่ช่วงหนึ่ง
คลินิกอินเซนและคลินิกธาเคตาได้ร่วมกันรักษาผู้ป่วยกว่า 17,000 คน ซึ่งหลายคนเดินทางมาจากส่วนอื่นของประเทศเพื่อเข้าถึงการดูแลรักษา ในทวาย ภูมิภาคตะนาวศรี เราได้ทำงานเพื่อให้ความช่วยเหลือวัยรุ่นที่ติดเชื้อเอชไอวี หลังจากผ่านไป 26 ปีเราได้ส่งมอบโครงการนี้ให้กับโครงการโรคเอดส์แห่งชาติ (National AIDS Programme – NAP)
ในปี 2562 (2019) มีผู้ติดเชื้อเอชไอวีกว่า 70,000 คนที่ได้รับการรักษาภายใต้การดูแลของเราโดยตรงในเมียนมา และอีก 74,000 คนได้รับการรักษาในโครงการที่เราสนับสนุน
- เรื่องเล่าจากสนาม: การดูแลแบบผู้ป่วยเป็นศูนย์กลางในเมียนมา
“ก่อนที่ MSF จะมาถึงและเริ่มให้การรักษาผู้ป่วยที่ติดเชื้อเอชไอวี ผู้คนอยู่กันอย่างลำบาก” ซาร์นี อองซึ่งทำงานเป็นเจ้าหน้าที่ประจำกลุ่มผู้ป่วยบำบัดที่คลินิกธาเคตากล่าว “ในเมียนมา ผู้ติดเชื้อเอชไอวีไม่ได้รับการปฏิบัติในฐานะสมาชิกของสังคม ครอบครัวปฏิเสธพวกเขา แต่ที่คลินิกเจ้าหน้าที่ภาคสนามไม่ได้ให้แค่ยาเท่านั้น แต่ยังให้เกียรติเราในฐานะมนุษย์ด้วย”
สำหรับดร. โซ ยาดานาร์ ผู้จัดการคลินิกที่ทำงานร่วมกับโครงการเอชไอวีของเรามาเป็นเวลา 20 ปี แนวทางของ MSF ที่เน้นคนเป็นศูนย์กลางคือสิ่งที่ทำให้คลินิกมีความพิเศษ “ผู้ป่วยที่ป่วยเกินกว่าจะเข้ามารับยาเองจะถูกจัดในกลุ่มอยู่บ้านโดยจะได้รับยาและสิ่งของสนับสนุนอื่นๆ ถึงที่ เช่น ของใช้เพื่อสุขอนามัยและอาหาร” เธอกล่าว
ในขณะที่คลินิกในเมียนมาได้ปิดตัวไปแล้ว แต่กลุ่มผู้ป่วยบำบัด (peer group) ประสบความสำเร็จอย่างมากจนคนไข้เริ่มตั้งกลุ่มอิสระกันเอง “ประสบการณ์จากกิจกรรมและการพูดคุยทางจิตสังคมช่วยให้ผู้ป่วยจำนวนมากฟื้นความเข้มแข็งทางจิตใจและเชื่อมั่นในตนเอง ช่วยเหลือซึ่งกันและกัน และกลายเป็นสมาชิกที่กระตือรือร้นและน่าภาคภูมิใจในชุมชนของตน” ซาร์นี อองกล่าว
มะเร็งปากมดลูก
ข้อมูลแสดงให้เห็นว่าอัตราการเป็นมะเร็งปากมดลูกสูงขึ้นทั่วโลกโดยเฉพาะในประเทศกำลังพัฒนา ในปี 2561 (2018) เพียงปีเดียว มีผู้หญิงมากกว่า 310,000 คนเสียชีวิตจากโรคมะเร็งปากมดลูก การประเมินแสดงให้เห็นว่ามากกว่า 85% อยู่ในประเทศที่มีรายได้ต่ำและปานกลาง ในปีเดียวกันมีการวินิจฉัยพบผู้ป่วยใหม่ 570,000 ราย
ใน 42 ประเทศพบว่ามะเร็งปากมดลูกคร่าชีวิตผู้หญิงมากกว่ามะเร็งอื่นๆ ในปี 2561 (2018) อัตราการเสียชีวิตสูงที่สุดในมาลาวี ซึ่งเป็นที่ที่เรามีโครงการครอบคลุมมากที่สุด

เป็นผู้ริเริ่มจัดช่วงพูดคุยให้ความรู้เกี่ยวกับมะเร็งปากมดลูกที่บารังไกในย่านทอนโด © Hannah Reyes Morales
การตรวจคัดกรองยังคงเป็นกุญแจสำคัญในการป้องกันมะเร็งปากมดลูกถึงแม้ว่าการฉีดวัคซีนป้องกันโรคติดเชื้อไวรัสเอชพีวีจะมีประสิทธิภาพก็ตาม ผู้หญิงมากมายในปัจจุบันโตมาในยุคที่ไม่มีการฉีดวัคซีน และก็มีเด็กสาวจำนวนมากที่ยังไม่ได้รับวัคซีน ในสภาพแวดล้อมที่ทรัพยากรน้อย "การตรวจคัดกรองและการรักษา" ได้รับการออกแบบมาเพื่อให้ได้ผลมากที่สุดเท่าที่จะเป็นไปได้จากการไปคลินิกหนึ่งครั้งของผู้ป่วย
องค์การแพทย์ไร้พรมแดน (MSF) พยายามจัดให้มีการตรวจคัดกรองมะเร็งปากมดลูกและรักษาผู้ป่วยที่เป็นในระยะเริ่มต้นในหลายประเทศ สิ่งนี้มีความสำคัญอย่างยิ่งในบริบทที่มีความชุกของการติดเชื้อเอชไอวีสูง ในบริบทดังกล่าวเราจะให้บริการฉีดวัคซีนป้องกันโรคติดเชื้อไวรัสเอชพีวี
อนามัยการเจริญพันธุ์และโควิด-19
ข้อมูลแสดงให้เห็นว่าการระบาดของโควิด-19 กำลังกลายเป็นภัยพิบัติครั้งใหญ่ที่สุดครั้งหนึ่งที่คุกคามสุขภาพของผู้หญิงและเด็กหญิงทั่วโลก ผู้หญิงกำลังถูกตัดขาดจากบริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์มากขึ้น ซึ่งส่งผลให้การเสียชีวิตของแม่ และทารกเพิ่มขึ้นอย่างรวดเร็ว ผู้หญิงและเด็กหญิงมักถูกปฏิเสธบริการที่พวกเขาต้องการเร่งด่วน หรือเผชิญกับความล่าช้าในการได้รับบริการที่จำเป็นซึ่งส่งผลอันตราย ผลกระทบจะรุนแรงเป็นพิเศษในสถานที่ที่มีระบบสาธารณสุขไม่ดีหรือมีงานมากเกินไป ซึ่งรวมถึงสถานที่หลายแห่งที่เจ้าหน้าที่ขององค์การแพทย์ไร้พรมแดน (MSF) ทำงานอยู่
โรคโควิด-19 ก่อให้เกิดความท้าทายเพิ่มเติม แม้ว่าการเข้าถึงบริการการคลอดที่ปลอดภัยจะได้รับการยอมรับมานานแล้วว่าเป็นบริการด้านสุขภาพที่จำเป็น แต่โรคระบาดทำให้สตรีมีครรภ์จำนวนมากมีทางเลือกในการรับบริการด้านสุขภาพน้อยลง บริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์บางอย่าง เช่น การคุมกำเนิดและการยุติการตั้งครรภ์ที่ปลอดภัย มักถูกมองว่าไม่จำเป็น และด้วยเหตุนี้จึงไม่ถือว่าเป็นสิ่งสำคัญอันดับต้นๆ ในกรณีฉุกเฉิน

คริสทีน อะโคธเป็นพยาบาลผดุงครรภ์ชาวเคนยา เธอให้บริการคลอดบุตรในศูนย์สุขภาพหลักของ MSF ในจัมโตลีและฮาคิมปารา เมืองค็อกส์บาซาร์ บังกลาเทศ © Anthony Kwan / MSF
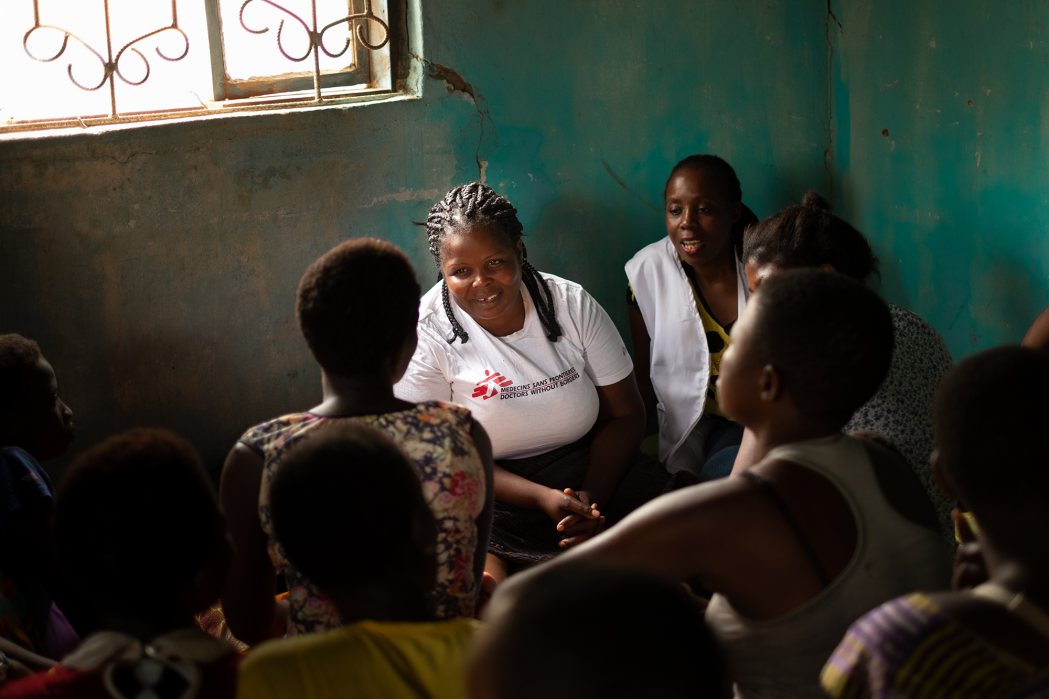
เจ้าหน้าที่สาธารณสุขของ MSF พูดคุยกับกลุ่มผู้ให้บริการทางเพศในเขตนซาเนีย มาลาวีระหว่างการเปิดคลินิกนอกสถานที่แบบครบวงจรในปี 2562 (2019) คลินิกเหล่านี้จัดขึ้นตามจุดต่างๆ ของชุมชนเปลี่ยนไปตามวัน และให้บริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์ที่ครอบคลุมกับการส่งต่อผู้ป่วย © Isabel Corthier/MSF
ข้อห้ามและข้อจำกัดด้านการเดินทางส่งผลกระทบต่อการดูแลสุขภาพทางเพศและอนามัยการเจริญพันธุ์ทุกด้าน ผู้หญิงในที่ที่ประสบภัยพิบัติหรือความขัดแย้งมักประสบปัญหาในการเดินทาง หลายคนมีแนวโน้มที่จะคลอดที่บ้านพร้อมกับหมอตำแยที่ไม่ได้รับการฝึกอบรมอย่างเป็นทางการในสภาพแวดล้อมที่อาจไม่ปลอดภัย การเสียชีวิตของแม่ และทารกแรกเกิดจำนวนมากทั่วโลกอาจไม่ได้มีการนับจำนวนที่แน่นอนเนื่องจากผู้หญิงเหล่านั้นไม่เคยได้ไปสถานพยาบาล
การหยุดชะงักของห่วงโซ่อุปทานส่งผลกระทบมากกว่าอุปกรณ์ป้องกันส่วนบุคคล หลายประเทศประสบปัญหาการขาดแคลนสินค้าจำเป็น ต้นทุนเพิ่มขึ้นเนื่องจากความขาดแคลนและค่าขนส่งที่สูงขึ้น ทำให้ผลิตภัณฑ์และบริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์เข้าถึงได้ยากขึ้นสำหรับผู้หญิงและแม่ที่ยากจน ซึ่งอาจส่งผลให้แม่เสียชีวิตในพื้นที่มากขึ้น
- เรื่องเล่าจากสนาม: การปกป้องอนามัยการเจริญพันธุ์ท่ามกลางการแพร่ระบาด
ในช่วงแรกที่เผชิญโรคระบาด แพทย์ขององค์การแพทย์ไร้พรมแดน (MSF) แอนดรูว์ ดิมิทรี (MSF) ได้บินไปยังเอเชียตะวันออกเฉียงใต้ “เราต้องกำหนดว่าเจ้าหน้าที่ภาคสนามจะปกป้องทั้งคนที่เราให้การดูแลและเจ้าหน้าที่ของเราได้อย่างไร”
ผู้คนที่อาศัยอยู่ในตามที่ต่างๆ เช่นสลัมทอนโดในกรุงมะนิลามีความเสี่ยงเป็นพิเศษ “มีประชากรหนาแน่นและสภาพแวดล้อมไม่เอื้ออำนวย มีน้ำสะอาดหรือห้องสุขาค่อนข้างน้อย” ดร. ดิมิทรีกล่าว ทุพโภชนาการอาจเป็นปัญหาได้เช่นกัน “หลายสิ่งที่เรามีกันเป็นปกติในด้านสุขอนามัยนั้นกลับหาไม่ได้ที่นี่ และโอกาสที่จะเว้นระยะทางสังคมมีน้อยมาก บางครั้งทั้งครอบครัวอาศัยอยู่ด้วยกันในห้องเล็กๆ ห้องเดียว”
ด้วยการจัดกิจกรรมให้ข้อมูล ดร. ดิมิทรีได้ช่วยฝึกอบรมเจ้าหน้าที่ในการคัดกรองและวินิจฉัยผู้ที่คิดว่าติดโควิด-19 ส่งต่อผู้ที่มีผลเป็นบวกให้หน่วยงานสาธารณสุขท้องถิ่นอย่างปลอดภัย และป้องกันตนเองด้วยอุปกรณ์ป้องกันส่วนบุคคลและขั้นตอนด้านสุขอนามัย
อนามัยการเจริญพันธุ์ในเอเชียตะวันออกเฉียงใต้และแปซิฟิก
ในประเทศต่างๆ เช่น ไทย มาเลเซีย ฟิลิปปินส์ อินโดนีเซีย บังกลาเทศ ฮ่องกง เมียนมา และอื่นๆ อีกมากมาย การให้บริการและการดูแลด้านอนามัยเจริญพันธุ์เป็นงานที่สำคัญมาก เพราะไม่เพียงช่วยชีวิตได้แค่ ที่ตั้งครรภ์เท่านั้น แต่ยังรวมถึงเด็กและวัยรุ่นด้วย
การตรวจคัดกรองมะเร็งปากมดลูกในฟิลิปปินส์
มะเร็งมีลักษณะของโรคระบาดด้วยตัวของมันเองอยู่แล้ว ข้อมูลแสดงให้เห็นว่าผู้หญิง 12 คนกำลังตายด้วยมะเร็งปากมดลูกทุกวันในฟิลิปปินส์ ในปี 2558 (2015) กรมอนามัยได้เพิ่มความทุ่มเทในการต่อสู้กับมะเร็งปากมดลูกโดยให้ความสำคัญแก่ผู้ป่วยในภูมิภาคที่ยากจนที่สุดของประเทศก่อน แม้ว่านโยบายด้านสุขภาพจะรวมการฉีดวัคซีนป้องกันโรคติดเชื้อไวรัสเอชพีวีไว้ในโครงการแห่งชาติ แต่ผู้หญิงที่มีอายุมากก็ยังมีความเสี่ยงเนื่องจากไม่มีวัคซีนตอนที่ยังเป็นวัยรุ่นและพวกเธอมีแนวโน้มที่จะติดโรคได้มากกว่า

โรซาลิตา วัย 22 ปีซึ่งมีลูกสองคนฟังคำแนะนำในการวางแผนครอบครัวจากเจ้าหน้าที่ข้อมูลสุขภาพของ MSF ในย่านทอนโด กรุงมะนิลา ฟิลิปปินส์ © Melanie Wenger
การประเมินโดยแพทย์ขององค์การแพทย์ไร้พรมแดน (MSF) ยืนยันว่าจำเป็นต้องมีบริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์ในทอนโด ซึ่งเป็นหนึ่งในสถานที่ที่มีประชากรหนาแน่นและยากจนที่สุดในกรุงมะนิลา เมืองหลวงของฟิลิปปินส์
ตั้งแต่ปี 2559 (2016) ถึงปี 2563 (2020) องค์การแพทย์ไร้พรมแดน (MSF) เข้าเป็นหุ้นส่วนกับองค์กรพัฒนาเอกชนท้องถิ่นชื่อลิคาน (Likhaan) เพื่อสนับสนุนคลินิกที่ให้บริการตรวจคัดกรองมะเร็งปากมดลูกและการรักษาด้วยความเย็น (cryotherapy) ควบคู่ไปกับบริการด้านสุขภาพทางเพศและอนามัยการเจริญพันธุ์อื่นๆ เจ้าหน้าที่ภาคสนามของ MSF ทำงานร่วมกับลิคานเพื่อให้ข้อมูลเกี่ยวกับมะเร็งปากมดลูกและให้คำปรึกษากับการรักษาฟรี การตรวจคัดกรองโดยปกติใช้เวลาเพียงสามนาที ผู้ป่วยที่มีเซลล์ก่อนเป็นมะเร็ง (precancerous cells) จะได้รับการรักษาทันทีด้วยความเย็น ผู้ที่สงสัยว่าเป็นโรคในระยะลุกลามจะถูกส่งตัวไปโรงพยาบาลเพื่อรับการวินิจฉัย เจ้าหน้าที่ภาคสนามจะให้ข้อมูลและความช่วยเหลือแก่ผู้ป่วยทุกรายในทุกขั้นตอนของกระบวนการ
ตั้งแต่ปี 2559 (2016) เจ้าหน้าที่ในคลินิกได้คัดกรองผู้หญิงมากกว่า 9,300 คนซึ่ง 6,400 คนได้รับการตรวจคัดกรองเป็นครั้งแรก มีการฉีดวัคซีนรอบแรกในเดือนกุมภาพันธ์ 2560 (2017) เด็กหญิงอายุ 9 ถึง 13 ปีกว่า 25,000 คนได้รับวัคซีน
- เรื่องราวของผู้ป่วย: ช่วยเด็กหญิงจากโรคมะเร็ง
“เราเห็นพวกเขาในทีวี คนที่ตายตั้งแต่ยังเด็กเพราะมะเร็งในมดลูก” แมรี่ เจนอธิบาย ลูกสาวและหลานสาวของเธอก็อยู่ข้างๆ เธออาศัยอยู่ท่ามกลางชุมชนแออัดทอนโดในกรุงมะนิลาร่วมกับผู้คนอีก 325,000 คน
การฉีดวัคซีนมีข้อดีหลายประการ เด็กหญิงอายุระหว่าง 9 ถึง 13 ปีที่ได้รับวัคซีนครบหนึ่งชุดซึ่งต้องฉีดสองครั้ง จะมีโอกาสเป็นมะเร็งปากมดลูกน้อยลงอย่างมาก
แมรี่ เจนส่งลูกสาวไปรับการฉีดวัคซีน หลานสาวของเธอก็ไปด้วย เนื่องจากพวกเขามีข้อมูลเกี่ยวกับโรคร้ายแรงนี้แล้ว การฉีดวัคซีนครั้งที่สองจึงน่าจะน่ากลัวน้อยลง
การให้บริการด้านอนามัยการเจริญพันธุ์แก่ผู้ลี้ภัยและผู้อพยพแบบไม่ปกติในมาเลเซีย
ในมาเลเซีย องค์การแพทย์ไร้พรมแดน (MSF) เริ่มโครงการในปี 2559 (2016) โดยมีคลินิกเคลื่อนที่ที่ร่วมก่อตั้งกับองค์การท้องถิ่น จนกระทั่งปลายปี 2561 (2018) เจ้าหน้าที่ภาคสนามได้เปิดคลินิกผู้ป่วยนอกในบัตเตอร์เวิร์ธ ปีนัง
ในปี 2563 (2020) เจ้าหน้าที่ภาคสนามขององค์การแพทย์ไร้พรมแดน (MSF) เห็นว่ามีความจำเป็นเร่งด่วนในการฝากครรภ์และการดูแลหลังคลอดสำหรับผู้ลี้ภัยผู้หญิงและผู้อพยพแบบไม่ปกติในปีนัง มาเลเซีย ในขณะที่คลินิกผู้ป่วยนอกสำหรับผู้ลี้ภัยมีผู้ป่วยประมาณ 40 ถึง 50 คนต่อวัน ตั้งแต่เดือนกันยายนมีการปรึกษาเรื่องการฝากครรภ์เพิ่มขึ้นเช่นกัน
เราทำงานร่วมกับกระทรวงสาธารณสุขประจำภูมิภาคในปีนัง มาเลเซีย เพื่อให้บริการการฝากครรภ์และการดูแลหลังคลอดสำหรับผู้ลี้ภัยผู้หญิงและผู้อพยพแบบไม่ปกติ พยาบาลผดุงครรภ์จะเข้ามาสัปดาห์ละครั้งเพื่อจัดคลาสฝากครรภ์สำหรับหญิงตั้งครรภ์และแม่ ส่วนเจ้าหน้าที่ภาคสนามจะให้คำปรึกษาและความช่วยเหลือในการวางแผนครอบครัว คลินิกของเราในปีนัง มาเลเซีย ได้รวมเอาการดูแลความรุนแรงทางเพศและเพศสภาพ (sexual and gender-based violence – SGVB) ไว้ด้วย รวมทั้งมีบริการให้คำปรึกษาด้านสุขภาพจิตโดยประสานงานกับกระทรวงสาธารณสุขในการส่งต่อผู้ป่วย สำหรับ SGVB แต่ละเคสจะมีเจ้าหน้าที่รับเคสของ MSF ที่ได้รับมอบหมายคอยสนับสนุนและให้ความช่วยเหลือในระหว่างการนัดหมาย
ในเดือนกันยายนปี 2563 (2020) เพียงเดือนเดียว เจ้าหน้าที่สาธารณสุขประจำคลินิกในมาเลเซียพบผู้หญิงประมาณ 200 ถึง 250 คนที่มารับบริการฝากครรภ์และการดูแลหลังคลอด
สนับสนุนสุขภาพวัยรุ่นและ แม่ที่ตั้งครรภ์ในอินโดนีเซีย
ในประเทศอินโดนีเซีย องค์การแพทย์ไร้พรมแดน (MSF) เป็นที่รู้จักกันในชื่อดอกเตอร์ ลินตาส บาตาส (Dokter Lintas Batas)
ตั้งแต่เดือนกุมภาพันธ์ 2561 (2018) เจ้าหน้าที่ภาคสนามได้เข้าร่วมโครงการสุขภาพวัยรุ่นในเขตปันเดกลัง ซึ่งเราทำงานร่วมกับกระทรวงสาธารณสุขของอินโดนีเซีย โครงการสุขภาพวัยรุ่นในจังหวัดจาการ์ตาและอำเภอปันเดกลัง จังหวัดบันเตน อินโดนีเซีย มุ่งเน้นกิจกรรมที่ปรับปรุงคุณภาพและความพร้อมของบริการด้านสุขภาพสำหรับวัยรุ่นอย่างต่อเนื่อง ช่วยให้พวกเขาเข้าใจการเปลี่ยนแปลงของร่างกาย ความคิด และความรู้สึกของตน เจ้าหน้าที่ภาคสนามยังทำงานหน้าที่ให้ข้อมูลก่อนคลอดและหลังคลอด และดูแลเด็กหญิงตั้งครรภ์และแม่ที่อายุน้อยด้วยการสร้าง ความเชื่อมโยงระหว่างชุมชน โรงเรียน และผู้ให้บริการด้านสุขภาพในท้องถิ่น
กิจกรรมขององค์การแพทย์ไร้พรมแดน (MSF) ในอินโดนีเซียรวมถึงการสนับสนุนให้เจ้าหน้าที่ศูนย์สุขภาพท้องถิ่นดำเนินการแก้ปัญหาสุขภาพวัยรุ่น และเสริมสร้างขีดความสามารถด้วยการให้คำปรึกษาและการฝึกอบรม นอกจากนี้เจ้าหน้าที่ภาคสนามยังมีหน้าที่ดำเนินกิจกรรมให้ข้อมูลด้านสุขภาพและความรู้แก่วัยรุ่นและผู้ปกครองในหมู่บ้านหรือในศูนย์การศึกษาที่เรียกว่า Saung Rhino Youth Corner ในจังหวัดบันเตน ประเทศอินโดนีเซีย
ตอนที่เกิดภัยพิบัติหลายครั้งในอินโดนีเซียในปี 2561 (2018) รวมถึงสึนามิที่ช่องแคบซุนดา การให้คำปรึกษาและบริการด้านสุขภาพของแม่เป็นสิ่งหนึ่งที่เราทำในภาคสนามเพื่อผู้คนที่ต้องหนีออกจากบ้านหรือติดอยู่ในหมู่บ้านอันห่างไกล
ในปี 2562 (2019) MSF จัดกิจกรรมให้ข้อมูลและคำปรึกษา 75 ครั้ง ให้คำปรึกษาแก่ผู้ป่วย 5,161 รายด้านบริการดูแลสุขภาพวัยรุ่น และให้คำปรึกษาก่อนคลอดและหลังคลอดแก่วัยรุ่นที่ตั้งครรภ์ 297 ราย

เอลิสตั้งครรภ์ได้ 7 เดือนตอนที่สึนามิที่ช่องแคบซุนดาพัดถล่มอินโดนีเซีย เจ้าหน้าที่ของ MSF ที่ศูนย์สุขภาพลาบวนช่วยรักษาพยาบาลเธอและลูกน้อย © Cici Riesmasari / MSF

พยาบาลครรภ์ของ MSF คนนี้กำลังแต่งแผลของผู้รอดชีวิตจากสึนามิในปี 2561 (2018) ในศูนย์พักพิง © Cici Riesmasari / MSF
- เรื่องราวของผู้ป่วย: การปกป้อง หญิงที่ตั้งครรภ์
“ฉันกำลังอาบน้ำตอนที่สึนามิถล่ม” เอลิสเล่าถึงวันที่สึนามิซัดเข้าชายฝั่งช่องแคบซุนดาในเดือนธันวาคมปี 2561 (2018) ตอนนั้นเธอท้องได้ 7 เดือน
ตอนที่คลื่นลูกแรกมาถึง สามีของเอลิส ปูร์วันโตร้องเสียงดังว่า“ สึนามิ! สึนามิ!” เขาตะโกนเตือนเอลิสและรีบไปหาลูกสาวและญาติที่อยู่ข้างบ้าน“ตอนสามีของฉันตะโกนมา ฉันใส่เสื้อผ้าให้เร็วที่สุดเท่าที่จะทำได้ และพอเขาจะกลับเข้าไปในบ้านเพื่อช่วยฉัน คลื่นลูกที่สองที่ใหญ่กว่าซัดเข้ามาในบ้านของเรา” เธออธิบาย “ฉันพยายามอย่างมากที่จะปกป้องท้องของตัวเอง ฉันไม่เห็นลูกสาวของฉัน ไม่เห็นแม่และพ่อของฉัน สิ่งที่ฉันได้ยินคือเสียงสามีเรียกฉัน”
เอลิสและปูร์วันโตเดินสองกิโลเมตรไปยังศูนย์สุขภาพลาบวน ระหว่างทางพวกเขาพบชายขี่มอเตอร์ไซด์ที่เสนอตัวไปส่งที่ศูนย์ พวกเขาเห็นผู้คนมากมายที่นั่นที่ได้รับบาดเจ็บเช่นเดียวกันและกำลังรอการรักษาเจ้าหน้าที่ภาคสนามของ MSF ที่ดูแลเอลิสช่วยจัดการเรื่องการรักษาพยาบาลให้เธอ “ ฉันพบกับอิบู ดีนา พยาบาลผดุงครรภ์ครรภ์ของ MSF และซานตี แพทย์ที่ศูนย์สุขภาพลาบวนเมื่อวันอาทิตย์” เอลิสนึกย้อนไป “พวกเขาตรวจสภาพร่างกายของฉันและลูก ฉันมีรอยฟกช้ำและรอยบวมเกือบทั่วร่างกาย แต่ต้องขอบคุณพระเจ้า ลูกของฉันไม่เป็นไร” เธอกล่าวด้วยรอยยิ้ม
